Die Alzheimer-Forschung läuft seit über einem Jahrhundert. In dieser Zeit ist die Krankheit zur häufigsten Form von Demenz geworden, die heute 57 Millionen Menschen weltweit[s] betrifft und die Weltwirtschaft über 1,3 Billionen Dollar pro Jahr kostet. Doch nach Hunderten von klinischen Studien haben wir immer noch kein Medikament, das sie stoppen oder umkehren kann. Das ist die Geschichte davon, wie wir hierher gekommen sind, und warum der Fortschritt so schmerzhaft langsam war.
Die Alzheimer-Forschung begann mit einem Vortrag, den niemand interessierte
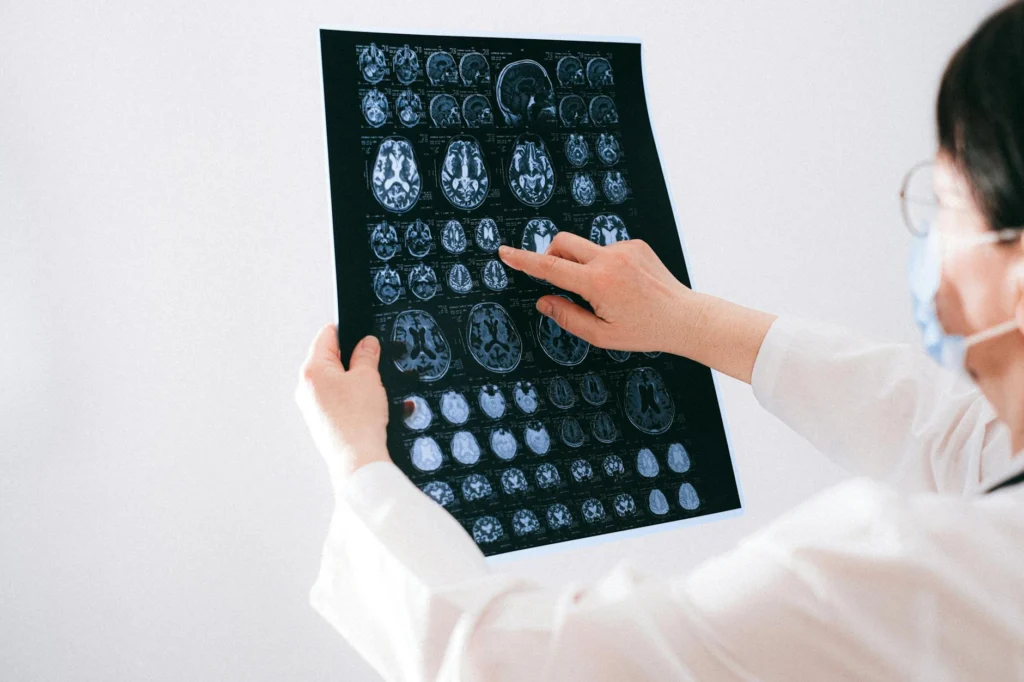
Am 3. November 1906 stand ein deutscher Psychiater namens Alois Alzheimer vor seinen Kollegen bei der 37. Versammlung südwestdeutscher Psychiater in Tübingen. Er beschrieb den Fall von Auguste Deter, einer Frau, die er vom 50. Lebensjahr bis zu ihrem Tod fünf Jahre später verfolgt hatte. Sie hatte unter Paranoia, progressivem Gedächtnisverlust, Aggressivität, Verwirrung und gestörtem Schlaf gelitten. Als Alzheimer ihr Gehirn nach dem Tod untersuchte[s], fand er etwas Auffälliges: charakteristische Plaques und neurofibrilläre Verklumpungen, die durch das Gewebe verstreut waren.
Das Publikum zeigte kein Interesse. Der Vorsitzende ging ohne Fragen oder Kommentare zum nächsten Thema über. Die öffentliche Presse widmete dem Vortrag zwei Zeilen, während sie den nachfolgenden psychoanalytischen Gesprächen ausführliche Berichterstattung zuteil werden ließ. Erst 1910 nahm Emil Kraepelin, Alzheimers Mentor, diese Erkrankung in sein einflussreiches Psychiatrielehrbuch auf und gab ihr den Namen, den wir heute kennen.
Alzheimer selbst starb 1915 im Alter von 51 Jahren, lange bevor sein Name zum Allgemeinwissen wurde.
Die Theorie, die alles beherrschte
Jahrzehntelang nach Alzheimers Entdeckung waren die Plaques und Verklumpungen, die er gefunden hatte, bekannt, aber schlecht verstanden. Das änderte sich in den frühen 1990er Jahren. 1992 schlugen die Forscher John Hardy und Gerald Higgins das vor, was als Amyloid-Kaskaden-Hypothese bekannt wurde: die Idee, dass sich ein Proteinfragment namens Amyloid-Beta im Gehirn ansammelt, toxische Klumpen bildet und eine Kettenreaktion von Schäden auslöst, die schließlich Neuronen tötet und Demenz verursacht.
Die Hypothese war einfach, elegant und überzeugend. Sie gab dem Bereich ein klares Ziel. Pharmaunternehmen investierten Milliarden in die Entwicklung von Medikamenten, die Amyloid aus dem Gehirn entfernen, Amyloid-Plaques aufbrechen oder die Amyloid-Produktion von vornherein stoppen würden. In den folgenden drei Jahrzehnten dominierte die Amyloid-Hypothese die Alzheimer-Forschung[s] und prägte, was finanziert, was veröffentlicht und was ignoriert wurde.
Das Problem war, dass fast keines der Medikamente funktionierte.
Eine 99,6%ige Versagensrate
Zwischen 2002 und 2012 wurden 413 Alzheimer-Studien durchgeführt[s], in denen 244 verschiedene Verbindungen in Phase 1, 2 und 3 getestet wurden. Die Gesamterfolgsrate betrug 0,4%. Das bedeutet, dass 99,6% aller getesteten Medikamente versagten – eine der höchsten Versagensraten in jedem Krankheitsbereich. Zum Vergleich: Die Versagensrate für Krebsmedikamente lag im selben Zeitraum bei etwa 81%.
Das Muster setzte sich nach 2012 fort. Eine umfassende Übersicht von 2004 bis 2021 fand 98 einzigartige Verbindungen, die versagten[s] in Phase-2- und Phase-3-Studien während dieser Zeit. Nur zwei erhielten irgendeine Form der Zulassung, was eine Erfolgsrate von etwa 2% ergibt. Medikament nach Medikament entfernte Amyloid aus dem Gehirn genau wie vorgesehen, doch die Patienten verschlechterten sich weiterhin etwa im gleichen Tempo wie die Placebo-Gruppe.
Ein wichtiger beitragender Faktor: Bis zu 50% der Patienten[s] mit leichter kognitiver Beeinträchtigung, die in diese Studien eingeschrieben waren, hatten möglicherweise überhaupt keine Amyloid-Anomalien. Viele Studien testeten Amyloid-entfernende Medikamente an Menschen, die möglicherweise gar kein Amyloid-Problem hatten.
Eine wegweisende Studie basierend auf gefälschten Bildern
2006 veröffentlichte ein Team unter der Leitung von Sylvain Lesné eine Studie in Nature, die behauptete, ein spezifisches Amyloid-Protein namens Aβ*56 identifiziert zu haben, das direkt Gedächtnisstörungen bei Mäusen verursachte. Die Studie war äußerst einflussreich und wurde fast 2.500 Mal zitiert. Sie gab der Amyloid-Hypothese ein spezifisches, umsetzbares Ziel und half dabei, Millionen von Forschungsgeldern zu lenken.
2022 enthüllte eine Science-Untersuchung Belege dafür, dass die wichtigsten Western-Blot-Bilder der Studie digital manipuliert worden waren. 2024 stimmten fast alle Autoren der Rücknahme der Studie zu[s]. Die Hauptautorin Karen Ashe erkannte die Manipulationen an, behauptete aber, dass die Schlussfolgerungen weiterhin gültig seien. Lesné, der Erstautor, war der einzige Widerspruch gegen die Rücknahme. Er trat Anfang 2025 von der Universität Minnesota zurück, nachdem eine institutionelle Untersuchung Bedenken zur Datenintegrität in mehreren Studien aufgezeigt hatte.
Einige Wissenschaftler argumentierten, dass der Betrug breitere Zweifel an der Amyloid-Hypothese unterstützte. Andere bestanden darauf, dass die Hypothese auf weit mehr Belegen beruhe als einer Studie. In jedem Fall war es ein Glaubwürdigkeitsschlag für ein Gebiet, das bereits mit dem öffentlichen Vertrauen kämpfte.
Die neuen Medikamente: Bescheidene Gewinne, echte Risiken
Nach Jahrzehnten des Versagens zeigten zwei Anti-Amyloid-Antikörper schließlich messbare Ergebnisse. Lecanemab erhielt im Juli 2023 die vollständige FDA-Zulassung, und Donanemab folgte im Juli 2024. Beide wirken, indem sie sich an Amyloid binden und es aus dem Gehirn entfernen.
Eine Metaanalyse klinischer Studiendaten[s] bestätigte, dass beide Medikamente Placebo bei kognitiven und funktionalen Messungen übertrafen. Lecanemab verlangsamte den kognitiven Verfall über 18 Monate um etwa 27%. Donanemab zeigte etwa 35% niedrigeres Risiko für Krankheitsprogression.
Aber diese Zahlen erfordern Kontext. Eine 27%ige Verlangsamung des Verfalls bedeutet nicht, dass sich die Patienten verbesserten oder sogar stabilisierten. Es bedeutet, dass sie sich etwas langsamer verschlechterten als die Placebo-Gruppe. Der klinische Unterschied bei Standard-Kognitionstests war klein genug, dass einige Forscher bezweifeln, ob Patienten oder ihre Familien ihn im täglichen Leben bemerken würden.
Das Sicherheitsprofil warf zusätzliche Bedenken auf. Das Risiko für Amyloid-bedingte Bildgebungsanomalien (ARIA), die Gehirnschwellung und Mikroblutungen einschließen, war bei behandelten Patienten 4,35-mal höher[s] als in der Placebo-Gruppe. Etwa jeder fünfte Patient unter Lecanemab entwickelte diese Anomalien. Einige Fälle erwiesen sich als tödlich.
Inzwischen wurde Aducanumab, das 2021 kontrovers von der FDA gegen die Empfehlung ihres eigenen Beratungsausschusses zugelassen wurde, im Februar 2024 vom US-Markt zurückgezogen[s] aufgrund von Kosten und begrenztem therapeutischem Nutzen.
Warum eine Hypothese nicht genug ist
Die Fixierung auf Amyloid hatte schon immer Skeptiker. Kognitiv normale ältere Menschen können Gehirne voller Amyloid-Plaques haben. Einige Alzheimer-Patienten haben relativ wenig Amyloid. Die Korrelation zwischen Plaque-Belastung und kognitivem Verfall ist schwach[s].
Heute konkurrieren mindestens sieben große Hypothesen[s] um die Erklärung dessen, was die Krankheit antreibt: die Amyloid-Kaskade, Tau-Hyperphosphorylierung, Neuroinflammation, oxidativer Stress, mitochondriale Dysfunktion, cholinerge Dysfunktion und vaskuläre Dysfunktion. Keine von ihnen schließt sich gegenseitig aus. Viele Forscher glauben jetzt, dass Alzheimer nicht eine Krankheit ist, sondern eine Konstellation überlappender Prozesse, die auf dasselbe Ergebnis hinauslaufen: Neuronen sterben schneller, als sie sollten.
Selbst John Hardy, der 1992 die ursprüngliche Amyloid-Kaskaden-Hypothese mitverfasste, erkannte 2022 an[s]: „Als wir Amyloid-Mutationen fanden, dachte ich, und das Gebiet dachte, dass die Lösung von Amyloid die Lösung von Demenz sei. Wir hatten diese Idee von der magischen Kugel. Das denken wir nicht mehr.“
Das Ausmaß dessen, was kommt
Während die wissenschaftliche Debatte weitergeht, wartet die demografische Uhr nicht. Die WHO berichtet[s] von fast 10 Millionen neuen Demenz-Fällen jedes Jahr, und Alzheimer macht 60 bis 70% davon aus. Projektionen legen nahe[s], dass die Zahl der Menschen mit Demenz bis 2030 78 Millionen und bis 2050 139 Millionen erreichen wird, mit Kosten, die bis 2030 auf 2,8 Billionen Dollar jährlich prognostiziert werden.
Allein in den Vereinigten Staaten stieg die Alzheimer-bedingte Sterblichkeit zwischen 2001 und 2021 um 141%[s]. Im selben Zeitraum fielen die Todesfälle durch Herzkrankheiten, den führenden Killer, um 2,1%. Wir werden besser darin, Menschen lange genug am Leben zu halten, um die eine Krankheit zu entwickeln, die wir immer noch nicht sinnvoll behandeln können.
Die ehrliche Bewertung ist unbequem. Wir sind über ein Jahrhundert in der Alzheimer-Forschung und streiten immer noch darüber, ob wir den richtigen Mechanismus identifiziert haben. Die zwei zugelassenen krankheitsmodifizierenden Medikamente bieten eine bescheidene Verlangsamung des Verfalls auf Kosten erheblicher Nebenwirkungen. Die Pipeline hat 138 Medikamente in klinischen Studien, aber die historische Versagensrate legt nahe, dass die meisten davon es nicht schaffen werden.
Was das Gebiet braucht, ist nicht eine weitere Runde desselben Einsatzes. Es braucht die intellektuelle Bescheidenheit zu akzeptieren, dass eine Krankheit, die das komplexeste Organ im menschlichen Körper betrifft, wahrscheinlich nicht eine einzige Ursache, einen einzigen Mechanismus oder eine einzige Lösung hat.
Mehr als ein Jahrhundert Alzheimer-Forschung hat eine bemerkenswert spezifische Art des Versagens hervorgebracht: nicht ein Versagen von Anstrengung, Finanzierung oder wissenschaftlichem Talent, sondern ein Versagen des Paradigmas. Mit 57 Millionen Menschen, die weltweit mit Demenz leben[s] und 10 Millionen neuen Fällen jedes Jahr bleibt die Kluft zwischen dem Ausmaß des Problems und unserem mechanistischen Verständnis davon groß.
Von der Histopathologie zur Hypothese: Alzheimer-Forschung durch die Jahrzehnte
Alois Alzheimers Präsentation von 1906 bei der 37. Versammlung südwestdeutscher Psychiater beschrieb den Fall von Auguste Deter: progressiver kognitiver Verfall, Paranoia, Schlafstörungen und aggressives Verhalten vom 50. Lebensjahr bis zu ihrem Tod mit 55. Die post-mortale histologische Untersuchung mit der damals neuen Bielschowsky-Silberfärbung enthüllte charakteristische extrazelluläre Plaques und intrazelluläre neurofibrilläre Verklumpungen[s] im Großhirnkortex. Der Befund erzeugte im Wesentlichen kein Interesse beim wissenschaftlichen Publikum. Es brauchte Kraepelins Aufnahme der „Alzheimer-Krankheit“ in sein Psychiatrie-Lehrbuch von 1910, um die eponyme Diagnose zu etablieren.
Den größten Teil des 20. Jahrhunderts wurde die AK als seltene präsenile Demenz betrachtet, die sich von „Senilität“ unterschied. Die Neukonzeptualisierung der AK als primäre Ursache altersbedingter Demenz kam allmählich durch die 1970er und 1980er Jahre, angetrieben von epidemiologischen Daten und der biochemischen Charakterisierung von Plaque- und Verklumpungskomponenten.
Die Amyloid-Kaskaden-Hypothese und ihre molekularen Grundlagen
Die Identifikation von Amyloid-Beta (Aβ) als primärer Bestandteil seniler Plaques Mitte der 1980er Jahre, gefolgt von der Kartierung des Amyloid-Vorläufer-Protein (APP)-Gens auf Chromosom 21, schuf eine überzeugende genetische Erzählung. Individuen mit Trisomie 21 (Down-Syndrom) tragen drei Kopien von APP und entwickeln häufig AK-Neuropathologie bis zum 40. Lebensjahr. Familiäre früh einsetzende AK-Mutationen wurden anschließend in APP selbst und in Presenilin-1 (PSEN1) und Presenilin-2 (PSEN2) gefunden, den katalytischen Untereinheiten der Gamma-Sekretase, die APP spaltet, um Aβ zu produzieren.
1992 formalisierten Hardy und Higgins diese Beobachtungen in die Amyloid-Kaskaden-Hypothese, die vorschlug, dass Aβ-Akkumulation das initiierende Ereignis[s] in der AK-Pathogenese ist und Tau-Hyperphosphorylierung, Neuroinflammation, synaptischen Verlust und neuronalen Tod in einer linearen Kaskade auslöst. Die Hypothese wurde durch nachfolgende Neubewertungen in 2002, 2006, 2009 und 2016 verfeinert, mit einer Verschiebung von unlöslichen Fibrillen zu löslichen Aβ-Oligomeren als mutmaßlich toxische Spezies. Die Kernbehauptung, dass Amyloid upstream aller anderen Pathologie steht, blieb intakt.
Die Hypothese hatte außerordentliche Konsequenzen für die Ressourcenallokation. Anti-Aβ-Therapien dominierten die klinische Pipeline drei Jahrzehnte lang. Von 146 krankheitsmodifizierenden Verbindungen, die von 2002 bis 2012 in klinischen Studien getestet wurden, zielten 70 auf Amyloid-Beta[s], verglichen mit 13, die Tau-verwandte Mechanismen ansprachen, und 62, die neuroprotektive Strategien verfolgten.
Die Studien-Versagenslandschaft: 99,6% Abbruchrate
Eine systematische Analyse von Clinicaltrials.gov-Daten von 2002 bis 2012 dokumentierte 413 AK-Studien, die 244 einzigartige Verbindungen testeten[s], mit einer Gesamterfolgsrate von 0,4%. Die 99,6%ige Versagensrate stellte die höchste Abbruchrate aller großen therapeutischen Bereiche dar und übertraf Krebs (81%) bei weitem.
Eine erschöpfende Übersicht von 2004 bis 2021 identifizierte 98 einzigartige Phase-II- und Phase-III-Verbindungen, die versagten[s], gegen zwei, die irgendeine regulatorische Zulassung erhielten, was eine Erfolgsrate von 2,0% ergab. Die Versager waren nicht ausschließlich Amyloid-zielende Medikamente, aber die Amyloid-zentrierte Pipeline trug die Hauptlast.
Die methodologischen Post-Mortem-Analysen identifizierten mehrere systemische Probleme. Bis zu 50% der MCI-Patienten und 20% der milden AK-Patienten[s], die in Studien eingeschrieben waren, fehlte Amyloid-Pathologie bei PET-Bildgebung, was bedeutete, dass sie möglicherweise überhaupt keine AK hatten. Kleine Molekül-Kandidaten fehlte oft bewiesene Blut-Hirn-Schranken-Penetration. Viele pivotale Studien wurden ohne ausreichende Phase-II-Belege initiiert. Präklinische Tiermodelle, typischerweise APP/PSEN1-transgene Mäuse, rekapitulieren Amyloidose, fehlen aber Tau-Pathologie, neuronaler Tod und das vollständige inflammatorische Milieu, das für die menschliche AK charakteristisch ist.
Der Aβ*56-Betrug und seine Folgen
2006 veröffentlichten Lesné et al. eine Nature-Studie, die behauptete, dass eine spezifische lösliche Aβ-Anordnung, bezeichnet als Aβ*56, in transgenen Mausgehirnen proportional zum kognitiven Verfall vorhanden war und, wenn in Ratten injiziert, Gedächtnisstörungen verursachte. Die Studie wurde fast 2.500 Mal zitiert und lenkte erhebliche Forschungsfinanzierung auf die Aβ-Oligomer-Biologie.
Eine Science-Untersuchung von 2022 fand Belege für systematische Bildmanipulation in den Western Blots der Studie. 2024 zog Nature die Studie zurück[s], nachdem fast alle Autoren der Rücknahme zustimmten. Die Hauptautorin Karen Ashe erkannte die Manipulationen an, behauptete aber, dass die experimentellen Schlussfolgerungen gültig blieben. Der Erstautor Sylvain Lesné, der einzige Dissenter, trat Anfang 2025 von der Universität Minnesota zurück, nachdem eine institutionelle Untersuchung Bedenken zur Datenintegrität in mehreren Veröffentlichungen fand.
Die Rücknahme invalidierte nicht die breitere Amyloid-Hypothese, die auf genetischen, biochemischen und klinischen Belegen jenseits einer Studie beruht. Aber sie entfernte eine wichtige empirische Säule für das spezifische Oligomer-Toxizitäts-Modell und verstärkte Bedenken über die Beweisstandards im Gebiet.
Lecanemab und Donanemab: Was die Daten tatsächlich zeigen
Nach Jahrzehnten des Versagens demonstrierten zwei Anti-Aβ-monoklonale Antikörper statistisch signifikante Wirksamkeit. Lecanemab (Leqembi), ein IgG1-Antikörper, der lösliche Aβ-Protofibrillen anspricht, erhielt im Juli 2023 die vollständige FDA-Zulassung. Donanemab, der pyroglutamat-modifiziertes Aβ in abgelagerten Plaques anspricht, wurde im Juli 2024 zugelassen.
Eine Metaanalyse von 2025[s], die fünf klinische Studien (n=4.824) zusammenfasste, bestätigte, dass beide Medikamente Placebo bei CDR-SB, ADAS-Cog 14, ADCOMS und Amyloid-Belastung bei PET übertrafen. Die CLARITY-AD-Studie zeigte, dass Lecanemab den kognitiven Verfall über 18 Monate um etwa 27% gemessen an CDR-SB verlangsamte. Die TRAILBLAZER-ALZ-2-Studie berichtete etwa 35% langsamere Progression für Donanemab.
Die klinische Bedeutsamkeit dieser Effektgrößen bleibt umstritten. Der absolute CDR-SB-Unterschied zwischen Lecanemab und Placebo bei 18 Monaten betrug etwa 0,45 Punkte auf einer 18-Punkte-Skala. Ob dies sich in einen wahrnehmbaren Nutzen für Patienten oder Betreuer übersetzt, ist eine offene Frage. Einige Forscher charakterisieren die Ergebnisse als Nachweis des Konzepts für Amyloid-Entfernung; andere argumentieren, dass der bescheidene Nutzen bei erheblichem Risiko keine bedeutungsvolle krankheitsmodifizierende Therapie darstellt.
Sicherheitsdaten fügten zur Debatte bei. Das Risiko für Amyloid-bedingte Bildgebungsanomalien (ARIA) war in behandelten Gruppen 4,35-mal höher[s], mit ARIA-E (Ödem) und ARIA-H (Blutung/Hämosiderin-Ablagerung) beide signifikant erhöht. APOE ε4-Träger hatten ein unverhältnismäßig höheres Risiko. Oberflächliche Siderose des Zentralnervensystems war bemerkenswert erhöht.
Die Warngeschichte von Aducanumab bleibt lehrreich. 2021 von der FDA gegen die fast einstimmige Empfehlung ihres Beratungsausschusses zugelassen, basierend auf dem Surrogat-Endpunkt der Amyloid-Plaque-Reduktion statt klinischem Nutzen, wurde es im Februar 2024 vom Markt zurückgezogen[s], nachdem die Europäische Arzneimittel-Agentur es ablehnte und die Kosten sich als nicht tragbar erwiesen.
Jenseits von Amyloid: Die multifaktorielle Realität
Die fundamentale Herausforderung ist, dass späte sporadische AK, die 94-99% der Fälle ausmacht, möglicherweise nicht vom selben Mechanismus angetrieben wird wie die seltenen familiären Formen, die die Amyloid-Hypothese erzeugten. Mehrere ungelöste Beobachtungen[s] unterminieren ein rein Amyloid-zentriertes Modell: Aβ-Ablagerung tritt bei kognitiv normalen älteren Individuen auf; die Korrelation zwischen Plaque-Belastung und kognitivem Status ist schwach; und präklinische Modelle, die zur Amyloid-Hypothese hin voreingenommen sind, haben klinischen Erfolg nicht vorhergesagt.
Das aktuelle Verständnis begünstigt zunehmend ein multifaktorielles Modell[s], das mindestens sieben überlappende pathogene Wege einschließt: die Amyloid-Kaskade, Tau-Hyperphosphorylierung, Neuroinflammation (besonders mikrogiale Aktivierung und Zytokin-Freisetzung), oxidativen Stress, mitochondriale Dysfunktion (beeinträchtigte Bioenergetik und Qualitätskontrolle), cholinerge Degeneration und zerebrovaskuläre Dysfunktion. APOE ε4, der stärkste genetische Risikofaktor für späte AK, operiert über mehrere Wege einschließlich Cholesterin-Metabolismus, Aβ-Clearance und neuroinflammatorische Regulation.
Reine AK, charakterisiert ausschließlich durch Amyloid-Plaques und Tau-Verklumpungen, ist bei der Autopsie selten. Die meisten Fälle zeigen gemischte Pathologien, einschließlich Lewy-Körper-Ablagerungen, TDP-43-Einschlüsse und vaskuläre Läsionen. Diese Heterogenität legt nahe, dass das, was wir Alzheimer-Krankheit nennen, mehrere verschiedene oder überlappende Krankheitsprozesse umfassen könnte, die auf einen gemeinsamen klinischen Phänotyp konvergieren.
Selbst Hardy, der die Hypothese von 1992 mitverfasste, erklärte 2022[s]: „Als wir Amyloid-Mutationen fanden, dachte ich, und das Gebiet dachte, dass die Lösung von Amyloid die Lösung von Demenz war. Wir hatten diese Idee von der magischen Kugel. Das denken wir nicht mehr.“
Der demografische Druck
Die WHO identifiziert Demenz[s] als siebthäufigste Todesursache weltweit. Projektionen schätzen[s] 78 Millionen Menschen mit Demenz bis 2030 und 139 Millionen bis 2050, mit jährlichen Kosten, die bis 2030 auf 2,8 Billionen Dollar prognostiziert werden. In den Vereinigten Staaten stieg die AK-bedingte Sterblichkeit um 141%[s] zwischen 2001 und 2021, während die Herzkrankheits-Sterblichkeit um 2,1% fiel. Wir verlängern Lebensspannen in den Altersbereich, wo AK-Inzidenz alle fünf Jahre nach 65 verdoppelt, ohne entsprechenden Fortschritt in der Behandlung.
Die aktuelle Pipeline enthält etwa 138 Medikamente in 182 klinischen Studien. Historische Abbruchraten legen nahe, dass die meisten versagen werden. Das Gebiet braucht nicht nur neue Moleküle, sondern eine fundamentale Neuorientierung: von linearen Ursache-Wirkungs-Modellen hin zu Systembiologie-Ansätzen, die die multimodale, heterogene Realität der Neurodegeneration im alternden Gehirn bewältigen können.
Nach mehr als einem Jahrhundert Alzheimer-Forschung bleibt die ehrlichste Zusammenfassung die von Morgan et al. 2022 angebotene: „Wir verstehen die Krankheit einfach nicht gut genug.“